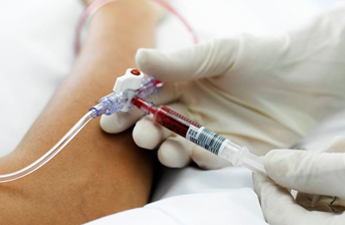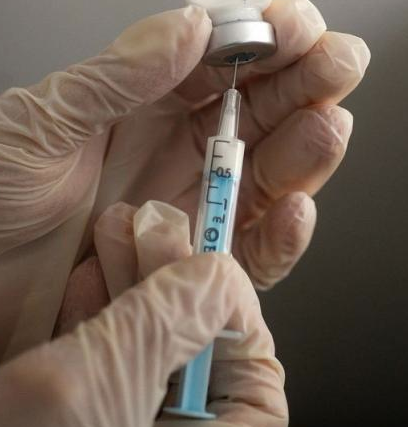
BD (Becton, Dickinson and Company), entreprise de technologies médicales engagée dans la sécurité des personnels soignants, s’associe à l’effort de sensibilisation entrepris par la Fédération Nationale des Infirmiers (FNI) et le Groupe d’Étude sur le Risque d’Exposition des Soignants aux agents infectieux (GERES), concernant un problème de santé publique encore largement méconnu : l’exposition quotidienne des infirmiers libéraux aux Accidents d’Exposition au Sang (AES).
Pour la première fois, une enquête de grande ampleur menée auprès de 1870 infirmières libérales (1) permet de prendre la mesure de ce problème. Ses résultats, récemment présentés au cours d’une émission de FNI TV diffusée sur Internet, doivent inciter à rechercher des solutions urgentes avec tous les acteurs concernés.
Pour la première fois, une enquête de grande ampleur menée auprès de 1870 infirmières libérales (1) permet de prendre la mesure de ce problème. Ses résultats, récemment présentés au cours d’une émission de FNI TV diffusée sur Internet, doivent inciter à rechercher des solutions urgentes avec tous les acteurs concernés.
Un taux d’AES 10 fois supérieurs chez les infirmiers libéraux
La transposition, en droit français, de la directive 2010/32/UE (2), au 1er septembre 2013 (3), a marqué un tournant symbolique dans la lutte contre les Accidents d’Exposition au Sang (AES). Le contexte juridique apparaît aujourd’hui plus favorable à la généralisation des mesures de protection concernant les personnels soignants dans leur exercice quotidien. Pourtant, les professionnels de santé exposés sont encore loin d’avoir tous les mêmes chances de se prémunir contre les accidents professionnels évitables.
Les infirmiers sont à l’origine d’un peu plus de la moitié des 30 000 déclarations d’AES effectuées chaque année dans les établissements de santé français (estimation GERES).
Or selon Gérard Pellissier, responsable scientifique du GERES, le taux d’AES chez les infirmiers libéraux serait près de 10 fois supérieur à celui connu pour les infirmières des établissements de santé. Les infirmières libérales effectueraient 3 à 4 fois plus de gestes invasifs que leurs homologues hospitalières, mais cela n’explique que partiellement la différence précitée.
L’enquête réalisée par la FNI et le GERES d’octobre à novembre 2013 montre que 62 % des infirmiers ou infirmières libéraux ont déjà été victimes d’un AES par piqûre d’aiguille au cours de leur carrière, dont la moitié d’entre eux au cours de l’année écoulée. À la suite d’un accident, seuls 19 % des infirmiers libéraux ont consulté un médecin référent hospitalier, jugeant par elles-mêmes le risque minime ou nul.
Ils sont 52 % à ne pas connaître la conduite à tenir en cas d’AES et 80 % jugent les informations disponibles insuffisantes ou inexistantes.
Les infirmiers sont à l’origine d’un peu plus de la moitié des 30 000 déclarations d’AES effectuées chaque année dans les établissements de santé français (estimation GERES).
Or selon Gérard Pellissier, responsable scientifique du GERES, le taux d’AES chez les infirmiers libéraux serait près de 10 fois supérieur à celui connu pour les infirmières des établissements de santé. Les infirmières libérales effectueraient 3 à 4 fois plus de gestes invasifs que leurs homologues hospitalières, mais cela n’explique que partiellement la différence précitée.
L’enquête réalisée par la FNI et le GERES d’octobre à novembre 2013 montre que 62 % des infirmiers ou infirmières libéraux ont déjà été victimes d’un AES par piqûre d’aiguille au cours de leur carrière, dont la moitié d’entre eux au cours de l’année écoulée. À la suite d’un accident, seuls 19 % des infirmiers libéraux ont consulté un médecin référent hospitalier, jugeant par elles-mêmes le risque minime ou nul.
Ils sont 52 % à ne pas connaître la conduite à tenir en cas d’AES et 80 % jugent les informations disponibles insuffisantes ou inexistantes.
Hôpital et libéral : un fort décalage
« À l’hôpital, tout est normé, tandis qu’une infirmière libérale doit connaître l’existence même du service hospitalier référent et faire la démarche de s’y rendre. Il y a une sous-représentation en termes de déclaration et de prise en charge des AES chez les infirmières libérales », a expliqué sur le plateau de FNI TV le Professeur Christian Rabaud, chef du service des maladies infectieuses et tropicales au CHU de Nancy, vice- président du GERES et responsable du CCLIN Est.
Il a rappelé les mesures à prendre juste après un AES : nettoyer la plaie avec de l’eau et du savon puis avec un produit désinfectant et se rendre dans les 4 heures auprès d’un service hospitalier expert ou référent pour évaluer le risque potentiel de contamination par le virus du sida, de l’hépatite B ou C et envisager la mise en place d’un traitement.
Toutefois le manque d’information et l’éloignement d’un centre hospitalier référent compliquent la démarche pour les infirmiers libéraux. De plus, ils ne bénéficient pas comme les infirmiers salariés de la couverture souscrite par l’employeur pour les accidents du travail et les maladies professionnelles. La démarche - souvent non effectuée - de souscription d’une assurance complémentaire relève de leur propre initiative.
Un autre écart concerne le matériel sécurisé, davantage utilisé à l’hôpital public que dans les établissements privés et en libéral. Or l’efficacité des DM sécurisés dans la réduction des AES a été démontrée (4) et reconnue par la directive 2010/32/UE. Pour les infirmiers libéraux travaillant avec un laboratoire de biologie médicale, la convention qui les lie peut prévoir la mise à disposition de matériel de sécurité mais quand ce n’est pas le cas, le surcoût de ce type de matériel reste à la charge des infirmiers.
Il a rappelé les mesures à prendre juste après un AES : nettoyer la plaie avec de l’eau et du savon puis avec un produit désinfectant et se rendre dans les 4 heures auprès d’un service hospitalier expert ou référent pour évaluer le risque potentiel de contamination par le virus du sida, de l’hépatite B ou C et envisager la mise en place d’un traitement.
Toutefois le manque d’information et l’éloignement d’un centre hospitalier référent compliquent la démarche pour les infirmiers libéraux. De plus, ils ne bénéficient pas comme les infirmiers salariés de la couverture souscrite par l’employeur pour les accidents du travail et les maladies professionnelles. La démarche - souvent non effectuée - de souscription d’une assurance complémentaire relève de leur propre initiative.
Un autre écart concerne le matériel sécurisé, davantage utilisé à l’hôpital public que dans les établissements privés et en libéral. Or l’efficacité des DM sécurisés dans la réduction des AES a été démontrée (4) et reconnue par la directive 2010/32/UE. Pour les infirmiers libéraux travaillant avec un laboratoire de biologie médicale, la convention qui les lie peut prévoir la mise à disposition de matériel de sécurité mais quand ce n’est pas le cas, le surcoût de ce type de matériel reste à la charge des infirmiers.
« Un paradoxe inadmissible »
Victime d’un AES, Maryse, infirmière libérale en Midi-Pyrénées, témoigne : « Il était 17h, je démarrais ma tournée du soir. Je me suis piquée après avoir effectué une prise de sang chez un patient, au moment de l’élimination du trocart souillé. J’ai été prise de panique, ne sachant pas ce qu’il fallait faire. J’ai désinfecté la plaie et contacté mon médecin traitant et celui du patient pour les informer. J’ai procédé à une sérologie. Le médecin traitant du patient lui a prescrit une sérologie également mais ne m’a pas communiqué les résultats en raison du secret médical. Pourquoi les professionnels exerçant dans les établissements de santé ont-ils accès aux données médicales du patient via le secret partagé mais pas ceux exerçant en ville ? Pour certaines sérologies comme le VIH, un traitement prophylactique est préconisé dans les heures qui suivent l’accident. Si le patient avait été séropositif, cela aurait pu avoir des conséquences absolument dramatiques pour moi. En tant que professionnelle de santé, je ne comprends pas pourquoi il y a une telle différence entre la prise en charge des AES en établissement de soins et en ville. C’est un paradoxe inadmissible. »
« Il n’est pas acceptable dans notre société que les gens dont le métier est de prendre soin des autres soient à ce point livrés à eux-mêmes et face à un système qui n’est pas adapté à leur mode d’exercice », estime Philippe Tisserand, président de la FNI.
(1) Questionnaire mis en ligne sur le site internet de la FNI durant trois semaines, d’octobre à novembre 2013.
(2) Directive européenne portant accord-cadre relatif à la prévention des blessures par objets tranchants dans le secteur hospitalier et sanitaire.
(3) Arrêté du 10 juillet 2013 (publié au Journal Officiel le 31 août 2013) relatif à la prévention des risques biologiques auxquels sont soumis certains travailleurs susceptibles d’être en contact avec des objets perforants.
(4) Lamontagne F et al. Role of safety engineered devices in preventing needlestick injuries in 32 French hospitals. Infect Control Hops Epidemiol. 2007; 28:18-23.
« Il n’est pas acceptable dans notre société que les gens dont le métier est de prendre soin des autres soient à ce point livrés à eux-mêmes et face à un système qui n’est pas adapté à leur mode d’exercice », estime Philippe Tisserand, président de la FNI.
(1) Questionnaire mis en ligne sur le site internet de la FNI durant trois semaines, d’octobre à novembre 2013.
(2) Directive européenne portant accord-cadre relatif à la prévention des blessures par objets tranchants dans le secteur hospitalier et sanitaire.
(3) Arrêté du 10 juillet 2013 (publié au Journal Officiel le 31 août 2013) relatif à la prévention des risques biologiques auxquels sont soumis certains travailleurs susceptibles d’être en contact avec des objets perforants.
(4) Lamontagne F et al. Role of safety engineered devices in preventing needlestick injuries in 32 French hospitals. Infect Control Hops Epidemiol. 2007; 28:18-23.

Les principaux résultats de l’enquête FNI-GERES réalisée auprès de 1870 infirmières libérales (octobre- novembre 2013)
62 % des infirmières libérales déclarent avoir été victimes d’un AES par piqûre au cours de leur carrière dont la moitié durant l’année écoulée.
35 à 90 % déclarent ne jamais porter de gants.
60 % déclarent utiliser du matériel sécurisé mais seulement 7 à 19 % en utilisent toujours.
Après l’AES, 80 % ont réalisé le lavage de la plaie et appliqué un antiseptique, mais seulement 19 % ont consulté un médecin référent hospitalier et seulement 14 % ont déclaré l’AES à l’Assurance Maladie ou à leur assureur privé.
52 % ne connaissent pas la conduite à tenir en cas d’AES et 80 % estiment que les informations à leur disposition sont insuffisantes ou inexistantes.
85 % ont confié l’élimination de leurs DASRI à un prestataire agréé par une convention écrite et 60 % estiment suffisantes les informations concernant leurs obligations dans ce domaine.
35 à 90 % déclarent ne jamais porter de gants.
60 % déclarent utiliser du matériel sécurisé mais seulement 7 à 19 % en utilisent toujours.
Après l’AES, 80 % ont réalisé le lavage de la plaie et appliqué un antiseptique, mais seulement 19 % ont consulté un médecin référent hospitalier et seulement 14 % ont déclaré l’AES à l’Assurance Maladie ou à leur assureur privé.
52 % ne connaissent pas la conduite à tenir en cas d’AES et 80 % estiment que les informations à leur disposition sont insuffisantes ou inexistantes.
85 % ont confié l’élimination de leurs DASRI à un prestataire agréé par une convention écrite et 60 % estiment suffisantes les informations concernant leurs obligations dans ce domaine.

Pour plus d’informations : http://www.bd.com/europe/safety/fr.

Pour voir l’émission complète de FNI TV consacrée aux AES : http://fmcevent.com/fnitv/emission3.php